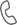Диабетическая стопа
Существует также определение ВОЗ: «инфекция, язва и/или деструкция глубоких тканей, связанная с неврологическими нарушениями, снижением магистрального кровотока в артериях нижних конечностей различной степени тяжести»
Актуальность
Синдром диабетической стопы поражает около 8-11 % больных сахарным диабетом, а 45-55 % из них могут быть отнесены в группы риска. В 10 раз чаще синдром диабетической стопы развивается у лиц со вторым типом сахарного диабета. До сих пор во всем мире оказание помощи больным с синдромом диабетической стопы далеко от совершенства. По меньшей мере, у 47% больных лечение начинается позднее возможного. Результатом являются ампутации конечностей, увеличивающие смертность больных в 2 раза и повышающие дальнейшую стоимость лечения и реабилитации больных в 3 раза. Совершенствование тактики диагностики, диспансеризации, лечения больных позволяют снизить частоту ампутаций у больных на 40-86%. Синдром диабетической стопы развивается у большинства больных сахарным диабетом 1 типа к 7-10 годам с начала болезни, у больных сахарным диабетом 2 типа может иметь место с начала заболевания. В 85% случаев представлен язвами стоп разной тяжести. Выявляется у 4-10% от общего числа пациентов с СД. Является основной причиной Ампутаций конечностей при сахарном диабете.
Классификация.
По форме
- Нейропатическая форма. Проявляется деструктивным процессом на стопе на фоне диабетической полиневропатии.
- Нейроишемическая форма. Имеет место на фоне диабетической ангиопатии.
- Остеоартропатическая форма.
- Острая стадия
- Рентген-негативный период
- Рентген-позитивный период
- Подострая стадия
- Хроническая стадия
- Острая стадия
По наличию осложнений
- Ишемия (критическая, хроническая)
- Язва (локализация, степень по Вагнеру (1-5))
- Синдром Менкенберга
- Патологический перелом
- Деформация стопы
Группы риска.
Примерно 40-50% больных сахарным диабетом относятся к группам риска. Критериями отнесения больного в группу риска по синдрому диабетической стопы являются:
- Явления периферической нейропатии
- Отсутствие пульса на артетиях стоп
- Деформация стопы
- Выраженные гиперкератозы стопы
- Наличие язв, гнойно-некротических процессов, ампутации в анамнезе.
Принято выделять три группы риска:
- Чувствительность сохранена во всех точках, пульсация на артериях стопы хорошая, обследуются ежегодно.
- Чувствительность снижена, отсутствует дистальный пульс, имеются деформации, обследуются раз в 6 месяцев.
- В анамнезе- язвы и/или ампутации на стопе, значительная нейропатия, обследуются раз в 3 месяца.
Обследование.
В обследовании больных с синдромом диабетической стопы применяется мультидисциплинарный подход.
Примерная программа обследования (выполняется всем больным при каждой консультации):
- Осмотр специалистов центра диабетической стопы: эндокринолога, хирурга с обязательной оценкой неврологического дефицита по шкале НДС, измерения порога вибрационной чувствительности
- Консультация невропатолога
- Консультация офтальмолога
- Измерение лодыжечно-плечевого индекса
- Измерение транскутанного напряжения кислорода
- Гликемический профиль и определение гликолизированного гемоглобина
- Липиды крови, уровень холестерина, ЛПНП
У больных с отсутствием пульса на артериях стопы, снижением ЛПИ ниже 0,9; снижением ТсРО2 ниже 60, клиникой перемежающейся хромоты.
- Ультразвуковая доплерография и цветное дуплексное картирование артерий нижних конечностей.
- Консультация ангиохирурга.
У больных с деформациями стоп, выраженным гиперкератозом, деформацией стоп.
- Рентгенография стоп.
- Консультация ортопеда.
У больных с язвенными дефектами стоп
- Микробиологическое исследование раневого отделяемого
- Рентгенография стоп
- Общий анализ крови
Лечение.
Терапия диабетической стопы включает базовые и дополнительные мероприятия.
К базовым относятся:
- Профилактика полиневропатии
- Подиатрический уход за стопой
- Обучение больных и их родных в школе «Диабетическая стопа»
- Разгрузка стопы
К дополнительным:
- Антимикробная терапия
- Лечение болевого синдрома
- Лечение нейропатии
- Лечебная разгрузка и иммобилизация стопы
- Лечение ангиопатии
- Местное лечение ран и язв
На базе хирургического гнойного отделения УЗ 10 ГКБ г. Минск с 1996 года функционирует городской центр «Диабетическая стопа» на 60 коек.
В отделении выполняется широкий спектр диагностических и лечебных манипуляций лечения пациентов с синдромом диабетической стопы: выполнение ангиографий сосудов нижних конечностей с последующим эндоваскулярным или открытым методом реваскуляризации конечности; локальные оперативные вмешательства на стопе; наложение разгрузочных гипсовых повязок; динамическое наблюдение смежных специалистов (кардиолог, эндокринолог).
Показания к госпитализации
- Нейропатическая форма синдрома диабетической стопы с инфицированием.
- Ишемическая, нейропатическая и смешанная формы синдрома диабетической стопы с признаками абсцесса/флегмоны стопы и голени, остеомиелита и/или остеита костей.
- Критическая ишемия нижней конечности ( боли в покое, очаговые некрозы и язвы стопы) у больных с сахарным диабетом.
В направлении на плановое лечение необходимо указывать следующее: общий анализ крови, мочи, флюорография ОГК, результаты бактериологического исследования отделяемого трофических язв. Данные УЗИ сосудов нижних конечностей, ЭКГ, осмотр терапевта, гликемия, данные осмотра врача-дерматолога (по показаниям), рентгенограмма стопы (по показаниям).
Противопоказания к направлению на стационарное лечение
- Злокачественные новообразования с раковой интоксикацией.
- Психические и инфекционные заболевания, требующие изоляции и(или) индивидуального поста.
- Почечная недостаточность в терминальной стадии.
- Острый инфаркт миокарда, инфаркт мозга.
- Печеночная недостаточность. ( цирроз печени)
- Сердечная декомпенсация Н II Б-III ст.
- Больные, нуждающиеся в индивидуальном уходе и симптоматическом лечении(спинальные неврологические больные, после инфаркта мозга с нарушением психики и(или) функции конечности, без возможности самообслуживания)
- Гангрена стопы с переходом на голень.
- Обширные некрозы стопы с контрактурой в голеностопном суставе.
При наличии показаний только к высокой ампутации нижней конечности, госпитализация таких пациентов осуществляется в отделения гнойной хирургии по району обслуживания.
Рекомендации больным.
Основные рекомендации больным содержат ответ на следующие вопросы:
Что делать всегда?
- Строго контролировать уровень глюкозы в крови
- Отказаться от курения
- Носить хлопчатобумажные или шерстяные носки, свободную кожаную обувь
- Ежедневно проводить гимнастику для стоп, ходить не менее 2 часов
- Лечить у дерматолога грибковые поражения ногтей
- Не реже 1 раза в год обследоваться в отделении диабетической стопы
Что делать каждым вечером?
- Внимательно осмотреть стопы, используя зеркало для осмотра плохо доступных мест.
- Вымыть ноги теплой (ни в коем случае горячей) водой с детским мылом или слабо-розовым раствором перманганата калия (марганцовки).
- Тщательно высушить кожу личным полотенцем, особенно межпальцевые промежутки.
- Смазать кожу смягчающим (витаминизированным, бактерицидным) кремом тонким слоем.
- Межпальцевые промежутки обработать антисептическим раствором, водкой.
- Если нужно, очень аккуратно постричь ногти, оставляя их не очень короткими, состригая ноготь прямо (при плохом зрении самостоятельно стричь ногти запрещено).
Чего не делать?
- Не ходить босиком.
- Не парить ноги, не мыть горячей водой.
- Не пользоваться грелками.
- Не делать солевых ванночек.
- Не пользоваться мазевыми повязками без назначения врача.
- Не применять средства для размягчения мозолей.
- Не пользоваться чужими носками, обувью, не посещать общую баню.
- Не подходить близко к открытому огню и нагревательным приборам.
- Не обрабатывать ноги, стричь ногти самостоятельно пи плохом зрении.
- Не заниматься самолечением.
Когда обращаться к специалисту?
- При развитии вросшего ногтя.
- При ушибах, потертостях, ожогах.
- При потемнении пальцев, появлении болей в икрах при ходьбе и в покое.
- При потере чувствительности стоп.
- При ранах любого размера и любой причины.
- При язвах и нагноениях.
- Когда подошел срок, назначенный врачом отделения диабетической стопы, или возникли любые вопросы, касающиеся стоп.
К кому обращаться?
- Соседи, родственники, знакомые, фармацевты в аптеках не могут давать консультации пациентам с синдромом диабетической стопы и лечение по их рекомендациям запрещено.
- Реклама кремов, мазей, лекарственных средств, биодобавок и устройств в печати, на радио и по телевидению не всегда бывает достоверной и следовать ей без рекомендации врача не следует.
- Эндокринологи, хирурги поликлиник оказывают больным с синдромом диабетической стопы первичную помощь.
- Наиболее квалифицированная помощь оказывается в специализированных отделениях диабетической стопы, где должно осуществляться наблюдение за больными, проводиться профилактические мероприятия и проходить лечение больных при развитии осложнений.