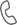Алгоритм обследования пациента со слезотечением
Главная диагностическая оценка у пациента со слезотечением, в том числе и старческим, должна включать характеристику слезной продукции и проходимость слезной системы.
Целью сбора анамнеза и клинического обследования является определить характер патологического процесса, обусловивший слезотечение, дифференцировать вид непроходимости (анатомическая или функциональная), а при анатомической обструкции определить ее уровень и протяженность. Оценить необходимость хирургического лечения и уровень хирургического вмешательства (слезный аппарат, веки, слезная точка или их сочетание).
Задачи обследования пациента со слезотечением следующие:
1.Дифференцировать причины, обусловившие слезотечение.
2.Определить вид патологического процесса.
3.Дифференцировать имеется анатомическое или функциональное расстройство.
4.Оценить локализацию непроходимости и ее протяженность, определить хирургический подход.
Обследование пациента начинаем с анамнеза, уточняются жалобы и подробная история заболевания. Важно выяснить характер слезотечения: постоянное или временное, при каких обстоятельствах появляется, когда усиливается, имеют ли значение изменение температуры окружающей среды, ветер, одностороннее поражение или наличие слезотечения беспокоит с двух сторон, как давно появились данные жалобы. Как оценивает пациент характер своего слезотечения: слабое, умеренное или сильное? Жалуется ли пациент на “влажные глаза” или слезы действительно стекают на щеки. Например, много старых людей с макулярной дегенерацией сетчатки предъявляют жалобы на “влажные глаза”, приписывая это глазному искажению, которое они испытывают.
В анамнезе важное значение имеет связь слезотечения с заболеваниями носа или околоносовых пазух, системными заболеваниями, травмами глаза и окологлазничной области, предшествующей хирургией век, неврологическими заболеваниями, носит ли слезотечение сезонный характер, есть ли у пациента сопутствующая глазная патология, применяет ли пациент местно какие-нибудь капли и как давно, была ли предшествующая глазная хирургия (устранение птеригиума, косоглазия, удаление халязиона, пингвекулы, кисты конъюнктивы внутреннего угла глаза, рефракционная или другие виды вмешательств). Жалобы на зуд или сезонность симптомов должны указать на аллергический компонент. Возможна связь в возникновении слезотечения и менопаузы и других эндокринных нарушений. Слезотечение, возникающее при тиреотоксикозе, связано в большей степени с эндокринной офтальмопатией и обусловлено изменением слезной железы.
Некоторые заболевания полости носа сопровождаются слезотечением. Это риниты различной этиологии, включая аллергические, полипы, опухоли.
Появление слезотечения возможно при таких неврологических заболеваниях, как симпаталгии (синдромы Сладера и Шарлена), последствия пареза лицевого нерва, очаговые процессы с локализацией в таламической и гипоталамической областях, шейных симпатических ганглиях, при паркинсонизме, старческой деменции.
Слезотечение иногда проявляется при возрастном ослаблении аккомодации (пресбиопии), как правило, сопутствует зрительному утомлению (астенопии) и может свидетельствовать о необходимости коррекции пресбиопии или уточнения силы коррегирующих очковых линз.
Использование некоторых лекарственных препаратов (холиномиметики, антихолинэстеразные) может вызвать изменение секреции слезы и привести к слезотечению. Окклюзия слезных канальцев встречается у больных, применяющих местно в каплях адреномиметики и его дериваты.
Наружный осмотр начинаем с осмотра лица. Обращаем внимание на пациентов, пользующихся очками. Если пациент носит очки, то необходимо проверить положение оправы. Нередко причиной слезотечения, особенно у пожилых людей, могут быть очки. Нижняя часть оправы иногда опирается на кожу нижних век, в результате чего происходит оттягивание и выворот нижних век, слезные точки не погружаются в слезное озеро, возникает слезотечение. Иногда такое “функциональное” состояние приводит к стойкому вывороту век с гипертрофией слизистой оболочки, требующему хирургического лечения.
Оцениваем состояние нижнего века: положение, тонус, состояние ресничного края, правильность роста ресниц, толщину свободного края века, наличие гиперемии, патологических образований в толще нижнего века и области слезного мешка. В норме слезный мешок не контурируется и его область безболезненна при пальпации. Увеличение слезного мешка выше медиальной связки – это признак острого дакриоцистита, мукоцеле, увеличение слезного мешка ниже медиальной связки - неоплазма. Должны быть отмечены обнажение нижней склеры, ретракция века, эктропион или энтропион. Слабость века с эктропионом могут приводить к роговичной экспозиции и рефлекторной слезной гиперсекреции, или к физиологической дисфункции вследствие слабости орбикулярного слезовсасывающего механизма или эверсии слезной точки. Состояние тонуса претарзальной порции круговой мышцы глаза легко проверить, если оттянуть пальцем нижнее веко вниз, а затем отпустить, наблюдая за положением его края(snap-back тест).У пожилых людей, особенно при слабости мышцы, веко очень медленно возвращается исходную позицию, а иногда не приходит в полное соприкосновение с глазным яблоком.
Исследование слезной системы должно быть по- возможности двусторонним, так как это может помочь в дифференциации. Одностороннее слезотечение часто определяется локальной обструкцией, травмой, воспалением, инфекционным процессом в дренажных путях. Двустороннее может быть определено избыточной секрецией вследствие аллергического ответа. Двустороннее слезотечение обычно хроническое и связано с хроническими или рецедивирующими конъюнктивитами, стафилококкавыми блефаритами или синдромом “сухого глаза’. Одностороннее слезотечение может вызываться раздражением тройничного нерва при роговичных заболеваниях(роговичные инородные тела, эрозия. кератит).
Внимательно осматриваем область слезной железы, отмечая наличие припухлости верхнего века у наружного угла, сужение глазной щели. Осмотру доступна в основном только пальпебральная часть слезной железы. Для этого необходимо большим пальцем одной руки оттянуть кнаружи латеральную спайку век,а большим пальцем другой руки отвести кверху наружный отрезок верхнего века. Таким приемом можно выпятить железу из-под века и определить ее величину, оценить макроскопически наружные изменения(наличие кисты, опухоли, язвы, кровоизлияния и др.)Проведение пальпаторного исследования через кожу верхнего века позволяет определить размеры железы, припухлость, болезненность, консистенцию и ее местоположение. Обращаем внимание на наличие слезостояния или слезотечения. Дальнейший осмотр продолжаем при использовании щелевой лампы. Оцениваем нижнюю слезную точку, ее выраженность и расположение. Обращаем внимание на гипертрофию и склерозирование слезных сосочков. Нижняя слезная точка, оказавшись выше уровня слезы в слезном озере, не может участвовать в слезоотведении. Кроме того, у пожилых людей нередко происходит склерозирование тканей, окружающих слезную точку, что нарушает ее всасывающую функцию. При этом она бывает несколько уплощена, иногда направлена кверху, но обычных размеров. Вокруг нее образуется белесоватое колечко плотной консистенции шириной до 1мм. При гистологическом исследовании этих участков обнаруживается, что они состоят из плотной соединительной ткани. Незначительные отклонения в ее расположении и калибре могут стать причиной нарушения слезоотведения. Патологическое значение имеют три вида дислокации :кпереди, кпереди-кнутри, кпереди-кнаружи. Прочие виды дислокации слезотечению не препятствуют. Правильно расположенная нижняя слезная точка должна быть обращена в латеральную слезную бороздку, а верхняя- в медиальную. Только при оттягивании век правильно расположенные слезные точки становятся видимыми. Если нижняя слезная точка видна при взгляде пациента вверх или без оттягивания века, то имеет место ее выворот. В норме просвет слезной точки зияет, имеет овальную или круглую форму. Слезная точка имеет овальную форму в 63,7% наблюдений, круглую форму - в 36.3%.Закрытая точка встречалась чаще у возрастных пациентов, также увеличивалась высота слезного мениска. Размеры нормально функционирующей нижней слезной точки колеблются от 0,2мм до 0,5мм,очень редко достигают 0,6мм и в среднем составляют 0,35мм. К суженным можно отнести лишь те слезные точки, размеры которых в одном из взаимно перпендикулярных диаметров составляют менее 0.2мм. В помощь для обнаружения суженной слезной точки можно использовать какой-нибудь краситель(3%колларгол или флюорисцеин), закапав его в конъюнктивальный мешок, слезная точка окрашивается и становится заметной. Внимательно осматриваем внутренний сегмент глазного яблока, обращая внимание на состояние полулунной складки, слезного мясца. При воспалении, опухоли слезное мясцо увеличивается, отодвигает внутренний край века и слезная точка выворачивается кнаружи, не погружаясь в слезное озеро. После облучения новообразований может наступить субатрофия слезного мясца и полулунной складки, что ведет к деформации слезного озера, его углублению и создает картину отставания века и слезной точки от глазного яблока. Халязион, киста, различные механические травмы, ожоги, различные хирургические вмешательства, являющиеся причиной нарушения нормальных анатомических взаимоотношений структур внутреннего угла глаза приводят к слезотечению.
После осмотра и сбора анамнеза переходим к диагностическим процедурам.
Для исключения синдрома “сухого”глаза, который также характеризуется наличием слезотечения проводим следующие тесты:
1.Окрашивание флуоресцеином (0,1%раствор).
Окрашивает после инстилляции в конъюнктивальную полость поверхностные дефекты в эпителиальном слое роговицы. Осмотр исследуемого глаза производится на щелевой лампе с включенным синим фильтром. Тест расценивается как положительный при обнаружении в эпителии роговицы точечных дефектов.
2.Тест на время разрыва слезной пленки (исследование по Норну)
Обследуемого просят посмотреть вниз и, оттянув верхнее веко, орошают область лимба в меридиане 12 часов одной каплей 0,1% раствора флюоресцеина. Врач включает секундомер и через окуляры щелевой лампы внимательно наблюдают за окрашенной поверхностью слезной пленки до появления в ней разрыва, имеющего вид черной дыры или щели. Секундомер останавливают в тот момент, когда появившийся дефект начинает увеличиваться в размерах или отдает от себя радильные ветви. О клинически значимом нарушении стабильности прероговичной слезной пленки можно однозначно говорить, когда время ее разрыва находится в пределах 10с.
3.Методика определения величины суммарной слезопродукции-тест Ширмера.
Рабочий конец фильтровальной полоски(5мм) сгибают под углом 40-45градусов и помещают за нижнее веко в наружной трети глазной щели обоих глаз. При этом загнутая часть каждой полоски своим концом должна достигать дна нижнего свода конъюнктивы, не касаясь роговицы, а перегиб – края века. После этого пациента просят закрыть глаза и спокойно сидеть. Через 5 минут оцениваем результат, который в норме должен быть не менее 15мм увлажнения тестовой полоски.
4.Тест LIPCOF-это диагностический метод, основанный на выявлении и оценке выраженности параллельных краю век складок конъюнктивы (lid-parallel conjunctivial folds). Формирование параллельных векам складок конъюнктивы происходит в результате нарушения связи конъюнктивы с основой, на которой она располагается. Изначально складки конъюнктивы появляются в темпоральных отделах глазного яблока в месте соприкосновения нижнего века с конъюнктивой. По мере прогрессирования ССГ они могут быть видны в любых других участках соприкосновения нижнего века с бульбарной конъюнктивой. С целью лучшей визуализации слезная пленка окрашивается раствором флюоресцеина с образованием зеленых полос, указывающих на места, где толщина слезной пленки максимальна (поскольку краситель скапливается в складках конъюнктивы).
Затем проводим тесты, характеризующие слезоотводящий аппарат:
1.Экскреторный тест-тест исчезновения или ретенции флюоресцеина (Fluorescein Dye Disappearance Test). Принцип теста - в оценке остаточного флюоресцеина в глазу после инстилляции 1 капли красителя через 5 минут. Цель этого теста - описать дренажную функцию и проходимость слезоотводящей системы. При атонии век, слезных канальцев, дислокации и сужении слезных точек капиллярная щель слезного ручья расширяется.
Капиллярная проба Похисова Н.Я. аналогична тесту исчезновения флюоресцеина. Техника ее заключается в инстилляции в конъюнктивальный мешок 1 капли 2% раствора колларгола и фиксации через 0,5-1 минуту состояния слезного ручья.
Дополнительное функциональное исследование с выталкиванием из слезной точки окрашенной слезы называется канальциевым тестом. (Б.Ф.Черкунов) и применяется при отрицательной канальцевой пробе и вялом, замедленном обесцвечивании глаза. Для этого необходимо слегка оттянуть внутреннюю часть нижнего века и, внимательно следя за слезной точкой, попросить пациента сделать мигательное движение. Если присасывающая способность канальцев сохранена, то из слезной точки вытолкнется небольшая порция проникшей в каналец окрашенной слезы. Она будет появляться и при повторных миганиях, пока полностью не будет вытеснена из просвета канальца его сдавливающими стенками.
2.Цветная слезно-носовая проба. Для ее постановки обычно используют 2% раствор флюоресцеина или 3%раствор колларгола. Пробу проводят сидя со слегка запрокинутой головой. В конъюнктивальный мешок закапывают одну каплю красящего вещества и предлагают совершать легкие мигательные движения. Через 30-60с. повторно инстиллируют каплю красителя и предлагают наклонить голову вперед. Контроль за появлением красящего вещества начинают осуществлять через 2-3 минуты с момента первой инстилляции раствора при высмаркивании пациента в чистую салфетку. Можно контролировать результаты слезно-носовой пробы путем введения в нижний носовой ход на глубину 3-3,5 от наружного отверстия носа ватного тампона на зонде. Результат слезно-носовой пробы оценивается как положительный, если красящее вещество появляется в полости носа в течение первых 5 минут. Пробу считают замедленной при обнаружении краски в носу через 6-10 минут; отрицательной, если красящее вещество появляется в полости носа позже 10 минут или вовсе не обнаруживается (Б.Л.Поляк). В ряде случаев результат пробы расценивают как неубедительный. Отрицательный результат указывает на нарушение активной проходимости всей слезоотводящей системы, но не определяет уровень и характер поражения. Наиболее часто такое препятствие встречается в области слезно-носового протока или слезной точки и канальца. Дифференциировать локализацию сужения или заращения позволяет канальцевая проба.
Для дифференцирования патологии слезной точки и канальца Н.С.Тагизаде предложил повторное проведение слезно-носовой пробы после легкого расширения слезной точки.
3.Канальцевая (слезовсасывающая, насосная)проба оценивает функцию слезных канальцев, их проходимость и участие в активном присасывании и отведении слезы.
Методика постановки заключается в предварительном выдавливании содержимого из слезного мешка и слезных канальцев и инстилляции в конъюнктивальный мешок 1 капли 3% колларгола. Глазное яблоко при этом окрашивается в коричневый цвет. Фиксируем время исчезновения красящего вещества из конъюнктивального мешка. Пациент сидит, слегка запрокинув голову, совершая легкие мигательные движения. Проба считается положительной, если колларгол исчезает из коньюнктивальной полости в течение 5 минут; исчезновение колларгола в сроки 6-10 минут свидетельствует о недостаточной функции слезных точек и канальцев -замедленная проба; задержка колларгола в конъюнктивальной полости более 10 минут хотя бы частично указывает на то, что упомянутая функция практически потеряна-отрицательная проба, имеется препятствие оттоку слезы со стороны слезных точек, канальцев, а при проходимости слезных канальцев зондом БоуменаN1-на их атонию(М.Ю.Султанов)..Наличие явно выраженных изменений слезных точек, таких как сужение, заращение, эверсия, гипертрофирование и склерозирование сосочков, дает основание полагать, что именно они являются причиной слезотечения, и замедленная или отрицательная слезовсасывающая проба при прохождении промывной жидкости в нос имеет место.
В иностранной литературе описаны тесты Jones I и Jones II.
Jones I, или как его по –другому называют, основной красящий тест включает появление флюорисцеина из назального отверстия выше нижней раковины. Отсутствие красителя в течение 5 минут расценивается как отрицательный результат, который говорит о неспецифическом дренажном нарушении; после чего переходят к выполнению
Jones IIтеста. Он выполняется путем введения физиологического раствора через канальцевую систему после удаления флюоресцеина, остающегося в конъюнктивальном мешке. Если не было ирригации из носа, то пациент имеет носослезную обструкцию. Обратная ирригация без флюоресцеина указывает, что пациент имеет функциональную обструкцию проксимальнее слезного мешка, в то время как возвращение флюоресцеина говорит о дистальной обструкции ниже мешка, позволяющей красителю собираться там.
4.Промывание слезоотводящих путей. После проведения эпибульбарной анестезии коническим зондом нужного диаметра расширяют нижнюю слезную точку, в которую вводят канюлю, насаженную на шприц с физиологическим раствором. Далее пациенту предлагают плавно наклонить голову вперед, вниз, после чего промывают слезные пути легким надавливанием на поршень шприца. При нормальной проходимости слезоотводящих путей промывная жидкость свободно вытекает из соответствующей половины носа струей. Если физиологический раствор возвращается из слезной точки, пациент имеет обструкцию канальца. Если раствор возвращается через противоположную точку - пациент имеет обструкцию дистальнее устья канальцев или слезного мешка. Пациент может иметь частичную обструкцию, которая позволяет проходить раствору в нос и рот со степенью сопротивления в течение процедуры
5.Зондирование слезоотводящих путей (прохождение зондом от слезной точки до выхода в нос).
6.Рентгенография слезоотводящих путей. Исследование слезоотводящих путей рентгенографически дает представление о длине, ширине и конфигурации их просвета, о вариантах направления, наличия изгибов, дивертикулов, стриктур и облитераций на различных уровнях. Вместе с тем рентгенография позволяет оценить состояние пограничных областей, в первую очередь носа и его придаточных полостей, с патологией которых может быть связана причина заболеваний слезных органов.
7.Дакриосцинтиграфия-метод, позволяющий оценить любой отдел слезоотводящих путей; установить, за счет каких конкретно структур образовалось препятствие.
8.Дакриоэндоскопия
.9.Компьютерная томография.
10.Магнитно-резонансная томография.
11.Ультразвуковое исследование.