Нейропатическая боль
Казанович В.И.
врач-невролог
отделения неврологии
Важнейшей причиной обращения пациентов за медицинской помощью является боль. Она сопутствует большинству заболеваний и патологических состояний.
Международная ассоциация по изучению боли дает ей следующее определение (Merskey, Bogduk, 1994): «Боль — неприятное ощущение и эмоциональное переживание, ассоциированное с имеющимся или потенциальным повреждением тканей, или же состояние, описываемое больным в терминах такого повреждения и определяемое сенсорной информацией, аффективными реакциями и когнитивной деятельностью».
В последние 30–40 лет отмечается неуклонный рост хронических болевых синдромов в общей структуре заболеваемости. Распространение хронической боли в обществе приняло характер эпидемии и составляет, по оценкам разных авторов, от 15 до 70 %. Большая распространенность болевых синдромов оборачивается значительными материальными, социальными и нравственными потерями, негативным образом влияя на качество жизни человека.
С одной стороны, боль — приспособительная реакция, важнейший защитный механизм, обеспечивающий выживание, обучение и адаптацию живых организмов к изменяющимся условиям внешней среды. Однако интенсивная острая либо хроническая боль сама становится мощным патогенным фактором, приводящим к значительному ухудшению качества жизни пациента.
Разновидности боли
Существует несколько классификаций, учитывающих разновидности боли.
По временному признаку различают транзиторную, острую и хроническую боль.
Транзиторная боль возникает в результате активации ноцицептивных рецепторов кожи или других тканей при отсутствии значимого повреждения и существует для защиты человека от угрозы физического повреждения факторами внешней среды.
Острая боль — необходимый приспособительный сигнал, который не только информирует о тканевом повреждении, но и вызывает рефлекторные и поведенческие реакции, позволяющие свести повреждающее воздействие к минимуму.
Хронической болью, согласно определению Международной ассоциации по изучению боли, является «...боль, которая продолжается сверх нормального периода заживления». Наиболее приемлемым сроком для оценки боли как хронической считается ее продолжительность более 3 месяцев (Merskey H.M., Bogduk N., 1994).
Для хронического болевого синдрома, как правило, характерно отсутствие прямой связи с органической патологией, либо эта связь имеет неясный, неопределенный характер. Боль, однажды возникнув вследствие какого-либо повреждения, приводит к серьезным нарушениям в системе регуляции болевой чувствительности, вызывает психологические расстройства, формирует особую форму болевого поведения, которое будет сохраняться даже при устранении первоначальной пусковой причины боли.
Хроническую боль определяет не только временной фактор (длительность боли свыше 3 месяцев). Эта боль отрывается от первопричины и становится самостоятельной болезнью, связанной с нарушением деятельности систем, осуществляющих контроль над болевой чувствительностью.
Среди хронических болевых синдромов наиболее распространены боли в спине, головные боли (хроническая головная боль напряжения), скелетно-мышечные боли (в том числе фибромиалгия), боли у онкологических больных, нейропатические боли.
Оказалось, что боли, которые лечатся нестероидными противовоспалительными препаратами (НПВП) и анальгетиками, — это боли, обусловленные раздражением болевых рецепторов — ноцицепторов, которые расположены на коже, в мышцах, связках и во внутренних органах. Это виды боли, при которых есть повреждение ткани: ожог, травма, воспаление, растяжение.
Но есть вторая категория симптомов, которая не поддается терапии этими средствами. Болевые синдромы этой группы, при которых боли связаны не с раздражением рецепторов, а с поражением нервной системы, назвали нейропатическими.
Особенности нейропатической боли
Нейропатическая боль имеет свои характерные отличия. Прежде всего это комплекс специфических чувствительных расстройств, которые можно разделить на две группы. С одной стороны, это позитивные симптомы (спонтанная боль, аллодиния, гипералгезия, дизестезии, парестезии), с другой — негативные симптомы (гипестезия, гипалгезия). Для нейропатической боли характерна комбинация сенсорных позитивных и негативных симптомов, которая может меняться у одного и того же больного в течение болезни.
Периферическая нейропатическая боль возникает при полиневропатиях (диабетическая, алкогольная, хроническая воспалительная демиелинизирующая, алиментарно-обусловленная, идиопатическая сенсорная), туннельных невропатиях, травме нерва (фантомная боль), постгерпетических невралгиях, тригеминальных невралгиях, компрессиях корешка (радикулопатиях и радикулоишемиях), комплексном региональном болевом синдроме (сопровождающемся локальной болью с отеком, трофическими нарушениями и остеопорозом). Центральная нейропатическая боль развивается при поражении спинного мозга, ствола мозга, зрительного бугра и коры больших полушарий (компрессионная, сосудистая, ВИЧ-обусловленная миелопатии, опухоль, травма спинного мозга, сирингомиелия, фуникулярный миелоз, рассеянный склероз, постинсультная боль, боль при болезни Паркинсона.
Обследование пациента с хроническим болевым синдромом
Для унификации описания боли пациентом и объективизации переживаний больного созданы опросники, состоящие из наборов стандартных дескрипторов, общих для всех пациентов. Чаще всего применяется Макгилловский опросник боли (McGill Pain Questionnaire — MPQ). Поскольку боль тесно связана с эмоциональным статусом, в ее характеристике и выборе оптимальной терапии играют роль опросники качества жизни и психологические методы, позволяющие оценить выраженность тревожности и депрессии.
В клинической практике чаще могут быть применены шкалы, позволяющие оценить интенсивность и остроту боли, а также определить эффективность проводимого лечения:
1. Простая описательная шкала интенсивности боли (пятизначная):
- нет боли — 0;
- слабая боль (чуть-чуть болит) — 1;
- умеренная (болит) — 2;
- сильная (очень болит) — 3;
- невыносимая (нестерпимая) — 4.
2. Словесная количественная шкала (шкала 10-балльной оценки интенсивности боли) — от отсутствия боли до невыносимой. Пациент называет число, соответствующее боли.
3. Визуальная аналоговая шкала боли — при применении пациент отмечает на линии, насколько сильна его боль от 0 до 10. Шкала может применяться начиная с 6-летнего возраста.
Для определения боли как нейропатической существуют специальные опросники — Опросник DN4, Болевая шкала LANSS.
Опросник DN4 (Didier Bouhassiraa, Nadine Attala et al., Pain 114 (2005) 29–36)
Пожалуйста, заполните этот опросник, отметив галочкой один ответ для каждого пункта в приведенных ниже 4 вопросах.
Собеседование с пациентом
Вопрос 1. Соответствует ли боль, которую испытывает пациент, одному или нескольким из следующих определений?
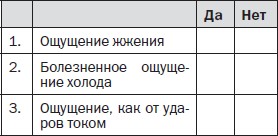
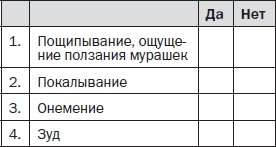
Вопрос 2. Сопровождается ли боль одним или несколькими из следующих симптомов в области ее локализации?
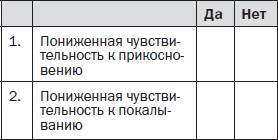
Осмотр пациента
Вопрос 3. Локализована ли боль в той же области, где осмотр выявляет один или оба следующих симптома?
Вопрос 4. Можно ли вызвать или усилить боль в области ее локализации?

Сумма баллов (количество ответов «Да»): __________
Если сумма составляет 4 балла и более, это указывает на то, что боль у пациента является нейропатической или имеется нейропатический компонент боли (при смешанных ноцицептивно-нейропатических болевых синдромах с вероятностью 86 %).
Болевая шкала LANSS (Leeds Assesment of Neuropathic Symptoms and Signs, Bennett M., 2001)
Стратегия лечения нейропатической боли
В связи с разнообразием механизмов возникновения боли лечение каждого пациента должно быть индивидуализировано с учетом заболевания, явившегося причиной боли, а также клинических особенностей самого болевого синдрома.
В терапии нейропатической боли наиболее эффективным представляется комплексный подход. Сегодня отсутствует достаточное количество доказательных данных о пользе применения консервативных немедикаментозных методов лечения (например, рефлексотерапии — акупунктуры, лазеропунктуры, физиотерапии, физических упражнений, чрескожной электронейростимуляции). Однако клинический опыт показывает их эффективность в комплексной терапии, в связи с чем можно рекомендовать их применение. Кроме того, пациенты с нейропатической болью нуждаются в постоянной психологической поддержке. Рациональная психотерапия в этом случае может играть ключевую роль.
Наиболее признанной в лечении нейропатической боли на сегодняшний день является фармакотерапия.
- Постгерпетическая невралгия — препараты первого ряда: прегабалин, габапентин, лидокаин местно; препараты второго и третьего рядов: капсаицин, опиоиды, трамадол, вальпроаты.
- Тригеминальная невралгия — препараты первого ряда: карбамазепин, оскарбазепин; методы второго ряда: хирургическое лечение.
- Болевые полиневропатии — препараты первого ряда: прегабалин, габапентин, трициклические антидепрессанты; препараты второго и третьего рядов: ламотриджин, опиоиды, трамадол, СИОЗС.
- Центральная нейропатическая боль — препараты первого ряда: прегабалин, габапентин, трициклические антидепрессанты; препараты второго и третьего рядов: каннабиоиды,
Лечение нейропатической боли — длительный процесс, который требует регулярного контроля за состоянием здоровья пациента и выполнением врачебных назначений. В начале терапии особое внимание следует обращать на правильное титрование дозы препаратов и отслеживать возможность развития лекарственных взаимодействий. Учитывая долгосрочность терапии, следует мониторировать и по возможности предотвращать развитие отдаленных нежелательных явлений (таких, например, как гепато- и гастротоксичность, изменения со стороны системы крови и др.), возникающих на фоне приема некоторых лекарственных средств.