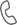Лучевая визуализация патологии орбиты
Травмы лица, по данным ВОЗ составляют около 40 % от всех видов травм. Травмы органа зрения составляют около 20% патологии глаз. В 50% случаев повреждения служат причиной односторонней слепоты и около 20% - двусторонней.
Это обусловлено увеличением числа пострадавших с бытовой, криминальной, огнестрельной травмой, а также травмой, вызванной военными конфликтами, природными и техногенными катастрофами [Филатова И.А., 2007; Гундорова Р.А., Даниличев В.Ф., 2009, Давыдов Д.В., 2011]
Переломы лицевого черепа, включающие повреждения глазницы составляют особую группу в травматологии, данная зона содержит важные костные и мягкотканные структуры, включая орган зрения и придаточный аппарата глаза, околоносовые синусы, кровеносные сосуды, нервы, слюнные железы (Серова Н.С., 2006; Сангаева Л.М., 2009; Sidebottom A.J., 2013; Соловьева А.А., 2014; Маркеева М.В., 2017).
Рост общего числа травматизма, сочетанное повреждение костных и мягкотканных анатомических структур средней зоны лица, травмы глазного яблока и его опорно-двигательного аппарата диктует необходимость своевременной диагностики таких состояний для предоперационного планирования и послеоперационного контроля . На сегодняшний день лучевая диагностика травматических повреждений средней зоны лица эволюционировала от рентгенологического обследования к экстренной мультиспиральной компьютерной томографии, конусно-лучевой компьютерной томографии, а так же магнитно-резонансной томографии.
При обследовании пациента с травмой орбиты врач лучевой диагностики должен ответить на следующие вопросы:
- Оценить костные стенки орбиты на предмет наличия переломов, отметить наличие пролабирования ретробульбарной клетчатки в сторону пазух, оценить вовлечение в процесс структур вершины орбиты.
- Оценить состояние экстраокулярных глазных мышц (втяжение, ущемление, геморрагическое пропитывание)
- Оценить переднюю камеру глазного яблока.
- Оцените положение хрусталика ( может быть смещен полностью или частично).
- Оценить задний сегмент глазного яблока, исключить наличием геморрагического содержимого, исключить наличие инородного тела в орбите
- Оценить офтальмические вены и зрительный нерв, особенно на уровне вершины орбиты.
Компьютерная томография
МСКТ орбиты в стандартном режиме в аксиальной проекции с последующим получением мультипланарных и трехмерных реконструкций позволяет оценить состояние мягкотканых и костных структур орбиты, может продемонстрировать состояние края орбиты, ее стенок, канала зрительного нерва, позволяет точно визуализировать локализацию инородных тел (Бабий Я.С., 2004). Возможно проведение биометрического исследования в интересующей плоскости, например, строго по поперечнику мышцы можно оценить объемы измененных пространств по 3D-моделям и сравнить их со здоровой стороной (объемы орбит, объем орбитальной грыжи). (РигШа М. Е1 а1., 2001). Также по данным МСКТ можно оценить дистопию глазного яблока (энофтальм/гипофтальм) согласно рекомендациям Д. В. Давыдова КТ-сканирование считается лучшим методом в диагностике переломов костных стенок орбиты.
Рисунок 1. МСКТ лицевого черепа в мультипланарной реконструкции (коронарная и сагиттальная проекция) в костном и мягкотканном режиме. Визуализируется перелом нижней стенки правой орбиты с пролабированием жировой клетчатки в сторону правой ВЧП и наличием гемосинуса, втяжением нижней прямой мышцы , развитием выраженной эмфиземы ретробульбарной клетчатки , и клетчатки мягких тканей лица. Оценить состояние зрительного нерва , эктраокулярных глазных мышц не представляется возможным.
Магнитно-резонансная томография
Роль МРТ в распознавании повреждений костных стенок орбит значительно ниже, чем КТ. При МРТ могут быть выявлены косвенные признаки переломов: скопление жидкости в околоносовых пазухах и воздуха в структурах поврежденного глаза.
Однако МРТ имеет ряд преимуществ при обследовании пациентов с травматическими повреждениями орбиты в виде: отсутствия ионизирующего излучения, превосходного контрастного разрешения для визуализации мягких тканей орбиты и идеально подходит для оценки состояния зрительного нерва на всем протяжении ; позволяет определить давность гематомы по характеру сигнальных характеристик продуктов деградации гемоглобина.
На сегодняшний день МРТ является методом выбора в выявлении травматической оптической невропатии. МРТ может обнаружить макроскопический отек зрительного нерва, отрыв или разрыв зрительного канала , однако не является достаточно чувствительным, чтобы уловить ранние посттравматические изменения, которые часто происходят на уровне микрососудистых и аксональных пучков. В последнее время появились исследования о использовании диффузно-тензорной МРТ (DT-MRI) для выявления ранних изменений при травматической оптической невропатии. DT-MRI представляет собой количественную функциональную визуализацию, которая измеряет динамические изменения диффузии воды в нервной ткани. Изображение получается путем сканирования диффузионно-взвешенных изображений (DWI) по меньшей мере в шести направлениях для уточнения разрешения микроархитектуры ткани и диффузионной анизотропии. DWI классически используется для диагностики сверхострого ишемического инсульта; участки диффузии воды будут выглядеть гиперинтенсивными. Другие причины гиперинтенсивности DWI, относящиеся к офтальмологии, включают орбитальный абсцесс, острые демиелинизирующие состояния и орбитальные воспалительные состояния. Кажущийся коэффициент диффузии (ADC) является количественной переменной, полученной из DWI.
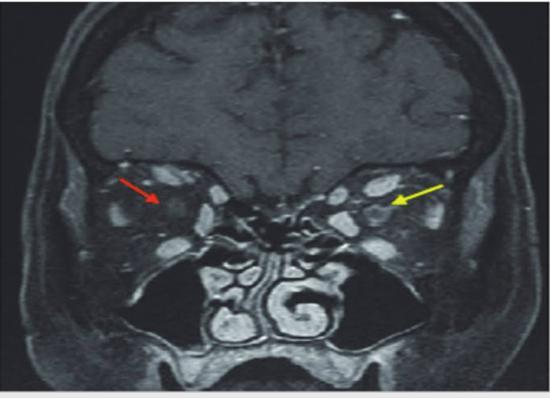
Рисунок 1. МРТ лицевого черепа в мультипланарной реконструкции (коронарная проекция) STIR cor режиме. Визуализируется повышение МР-сигнала от зрительного нерва слева (желтая стелка)- косвенные признаки невропатии; нормальный зрительный нерв справа (красная стрелка)
Таким образом, способами визуализации повреждений при травмах черепа, в частности лицевого скелета, являются лучевые методы, такие как компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Часто при переломах стенок орбиты в патологический процесс вовлекаются мягкотканные структуры, в том числе экстраокулярные мышцы (ЭОМ), детальная визуализация которых при проведении КТ может быть затруднена. В свою очередь МРТ орбит не дает представлений о костных деформациях и не должна первично применяться для диагностики травм орбиты. Оценка состояния экстраокулярных мышц (нижних косой и прямой в случае с наиболее распространенным переломом нижней стенки орбиты), прилежащих к месту перелома, является одним из ключевых факторов в определении тактики лечения пациентов с травмами орбиты (Сидоренко Е.И., Горбунова Е.Д., 2007). МРТ имеет ряд преимуществ при обследовании пациентов с травматическими повреждениями орбиты в виде: отсутствия ионизирующего излучения, превосходного контрастного разрешения для визуализации мягких тканей орбиты и идеально подходит для оценки состояния зрительного нерва на всем протяжении ; позволяет определить давность гематомы по характеру сигнальных характеристик продуктов деградации гемоглобина, однако МРТ дорогостоящее и длительное обследование, и не подходит для нестабильных пациентов, которые не могут долго лежать без движения, для пациентов с возможным наличием инородных тел орбиты и металлических имплатнов в организме.
Врач кабинета МРТ
Патупчик Юлия Николаевна