Варикозная болезнь ног. Методы лечения
Варикозная болезнь ног — заболевание нижних конечностей, характеризующееся стойкой необратимой трансформацией стенок подкожных и перфорантных вен, развитием недостаточности их клапанного аппарата, сопровождающееся нарушением и извращением кровотока. Распространённость варикозной болезни необычайно широкая.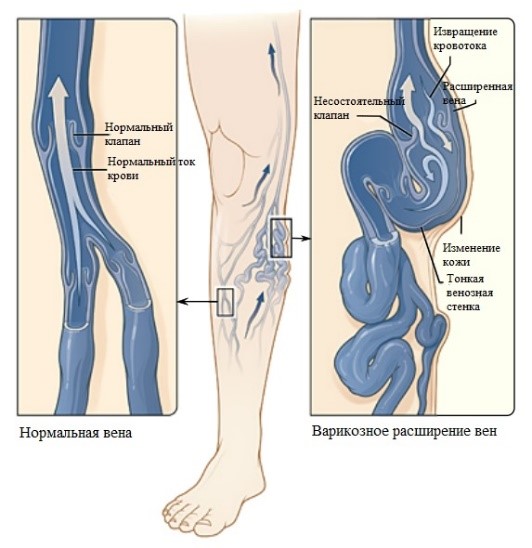
По данным разных авторов, в той или иной степени выраженности её признаки имеют до 89 % женщин и до 66 % мужчин из числа жителей развитых стран.
Клинические проявления и симптомы.
Клинические проявления ВРВ изменяются в процессе ее развития и зависят от стадии заболевания.
На начальной стадии определенных выраженных расстройств венозного оттока к конечности выявить не удается. В течение длительного времени ВРВ может протекать бессимптомно, что служит одной из причин позднего обращения за медицинской помощью. Отмечаются только варикозные узлы по ходу поверхностных вен.
Для второй стадии характерны: наличие варикозных узлов, утомляемость, чувство тяжести и распирания в ногах; чувство ползанья мурашек по ногам; судороги в икроножных мышцах по ночам, непостоянные отеки, пастозность.
Для последней стадии имеют место постоянные отеки, изменение цвета и уплотнение кожи, целлюлит, дерматосклероз, воспалительные поражения кожи, кожный зуд, и как завершающий этап появляются трофические язвы.
Осложнения.
К осложнениям ВРВ относят:
- тромбофлебит поверхностных вен;
- кровотечение при разрыве варикозного узла;
- дерматит, экзему;
- трофические язвы.
Этиология и причины.
Варикозная болезнь является полиэтиологическим заболеванием. В ее происхождении важную роль играют генетические факторы (врожденная несостоятельность клапанного аппарата вен, слабость эластического каркаса венозной). При наличии варикозной болезни у обоих родителей риск ее развития у детей составляет 85 %. Также важную роль играют недостаточность клапанов вен (первичная и вторичная) с утратой их анатомо-функциональных и запирательных функций, гормональные изменения (беременность, прием эстрогенов), половая принадлежность (женщины болеют в 4 раза чаще, чем мужчины), повышение гидростатического давления в венах (длительное пребывание в вертикальном или сидячем положении), высокий рост и избыточная масса тела, сниженная двигательная активность, снижение функции мышечно-венозной помпы, нарушения опорно-двигательного аппарата (плоскостопие, сколиоз, вальгусная деформация).
Ведущими в развитии ВРВ являются два фактора:
- сброс крови в поверхностные вены через устья большой и малой подкожных вен (вертикальный рефлюкс);
- поступление крови из глубокой венозной системы в поверхностную через перфорантные вены (горизонтальный рефлюкс).
Таким образом, патогенетическая цепочка изменений выглядит следующим образом: гипертензия в поверхностных венах → варикозное их расширение → нарушение венозного оттока → нарушение проницаемости венозной стенки и капилляров → пропитывание клетчатки белками плазмы, жидкостью, форменными элементами с развитием отека, гиперпигментации, целлюлита, уплотнения кожи → нарушение микроциркуляции крови → развитие трофических расстройств.
Классификация.
В настоящее время широко применяется международная классификация хронических заболеваний вен нижних конечностей (система CEAP), созданная с учетом клиники (C), этиологии (E), анатомии (A) и патофизиологических расстройств (P).
Клиническая классификация:
- С1 — телеангиэктазии или ретикулярные варикозные вены;
- С2 — варикозно измененные подкожные вены (диаметр более 3 мм);
- С3 — отек;
- С4 — трофические изменения кожи и подкожных тканей, где
С4а — гиперпигментация и/или венозная экзема
С4b — липодерматосклероз и/или белая атрофия кожи;
- С5 — зажившая венозная язва;
- С6 — открытая венозная язва.
Лечение.
Варикозное расширение вен нижних конечностей — является хирургическим заболеванием, поэтому радикальное его лечение возможно только хирургическими методами. Людям, имеющим факторы риска и наследственную предрасположенность к варикозной болезни необходимо консультироваться у флеболога с обязательным ультразвуковым исследованием вен.
Хирургические методы.
Комбинированная флебэктомия — классический хирургический метод лечения варикозной болезни, в настоящее время являющийся комбинацией нескольких хирургических техник и этапов оперативного пособия.
Включает в себя:
- кроссэктомию (перевязка и пересечение большой подкожной вены или малой подкожной);
- стриппинг (удаление ствола большой или малой подкожной вены);
- перевязка перфорантных вен;
- минифлебэктомия (удаление отдельных варикозных вен и узлов на бедре и голени через проколы кожи длинной 1–2 мм)
В настоящее время наиболее динамично развиваются две принципиально различные внутрисосудистые методики, применение которых позволяет не выполнять стриппинг и кроссэктомию. По механизму воздействия на венозный эндотелий их можно разделить на методики химического воздействия и физического воздействия, путем применения радиоволн или лазерного излучения.
Эндовенозная лазерная коагуляция (лазерная абляция) — один из вариантов внутрисосудистых методик лечения варикозного расширения вен нижних конечностей, заключающийся в повреждающем тепловом воздействии энергии лазерного излучения на внутреннюю поверхность вены (коагуляции), следствием которого является закрытие просвета сосуда (облитерация) и в дальнейшем его полное рассасывание (абляция).
Эндовенозная лазерная коагуляция проводится под тумесцентной анестезией (вариант местной анестезии, при котором анестетик вводится в околососудистую клетчатку) под ультразвуковым контролем. Световод, являющийся источником лазерного луча, вводится в измененный участок вены через прокол кожи. Тепловая энергия лазера вызывает нагревание крови, содержащейся в сосуде. Тепловое воздействие на стенку вены вызывает повреждение эндотелия с коагуляцией белков его стенки.
Радиочастотная абляция вен — один из вариантов внутрисосудистых методик лечения варикозного расширения вен нижних конечностей, заключающийся в повреждающем тепловом воздействии радиочастотного излучения (токов высокой частоты) на внутреннюю поверхность вены (коагуляции), следствием которого является закрытие просвета сосуда (облитерация) и в дальнейшем его полное рассасывание (абляция).
Метод заключается во введении в вену через пункционный доступ (прокол) волновода с последующим его проведением до точки начала воздействия. Обработка вены происходит по принципу обратной связи — прибор подбирает мощность воздействия на стенку, исходя из температуры внутри вены. Воздействие радиоволнового катетера на вену ровно такое, какое необходимо в каждом конкретном случае, и оказывается оно только на стенки вены, не распространяясь на окружающие ткани.
Склеротерапия — это метод лечения, основанный на введении в патологически измененные сосуды препаратов, вызывающих их склерозирование (т. е. закрытие просвета вследствие повреждения препаратом и сращения стенок). Для проведения склеротерапии применяются три склерозирующих препарата: Тромбовар, Фибро-вейн и Этоксисклерол.
Общий принцип метода заключается в том, что с помощью шприца с тонкой иглой в поверхностную вену вводится склерозирующий препарат, после чего в большинстве случаев проводится компрессия зоны введения препарата эластичными бинтами либо специальным компрессионным бельем. В последние десятилетия появилось несколько модификаций методики, классификация которых в настоящее время выглядит так:
- микросклеротерапия;
- эхосклеротерапия;
- foam-form терапия.
Микросклеротерапия — это самый старый, классический метод склеротерапии, который проводится в описанном выше режиме.
Эхосклеротерапия — вариант склеротерапии, при котором введение препарата проводится под контролем ультразвукового дуплексного сканирования сосуда. Визуальный контроль позволяет избежать внесосудистого введения препарата и существенно уменьшает риск возникновения ряда осложнений, что позволяет склерозировать сосуды более крупного диаметра и более глубоко расположенные.
Foam-form (пенная) склеротерапия является самой новой разработкой в области склеротерапии. Особенностью ее является то, что склерозирующие вещества вводятся в сосуд не в жидком виде, а в виде пены. Получаемая пена позволяет уменьшить дозу склерозирующего препарата, улучшить качество его воздействия на эндотелий венозной стенки и увеличить время этого воздействия.
Консервативное лечение.
Консервативное лечение варикозной болезни не следует противопоставлять лечению хирургическому. Оно используется в комплексе с ним, дополняя его. Как основное лечение оно используется при невозможности выполнить хирургическое вмешательство. Консервативное лечение не приводит к излечению от варикозной болезни, однако способствуют улучшению самочувствия и может замедлить скорость прогрессирования заболевания. Сюда относятся:
- компрессионная терапия (Эластическое бинтование конечностей, Компрессионно-трикотажные изделия);
- применение флеботоников и флебопротекторов.
Хирургическое отделение №3
заведующий отделением Черноморец В.В.