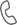Возрастная макулярная дистрофия
Макула — это овальное пигментироанное пятно вблизи центра сетчатки, которое отвечает за остроту зрения.
Сама сетчатка — это слой, выстилающий заднюю поверхность глаза и содержащий чувствительные к свету клетки. Сетчатка передаёт в мозг воспринимаемые ей изображения.
ВМД ведет к необратимой потере центрального зрения, хотя периферическое зрение при этом сохраняется.
Существует две формы ВМД:
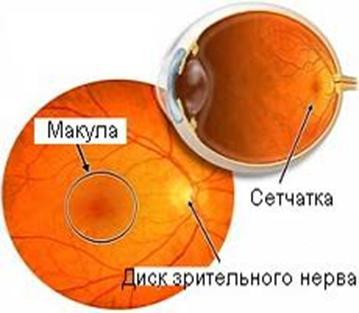
- «сухая» (атрофическая) форма. Она выявляется примерно у 90 % людей с этим заболеванием. Характеризуется отложением друз, атрофией пигментного эпителия сетчатки и хориокапиллярного слоя.
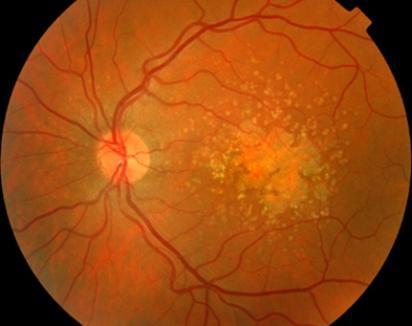
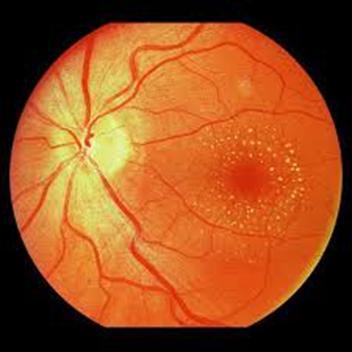
- «влажная» (экссудативная) форма. Характеризуется образованием новых сосудов в макулярной области под сетчаткой. Часто поражающая пациентов, у которых ранее была диагностирована сухая форма ВМД. В исходе влажной ВМД – рубец (субретинальный фиброз).
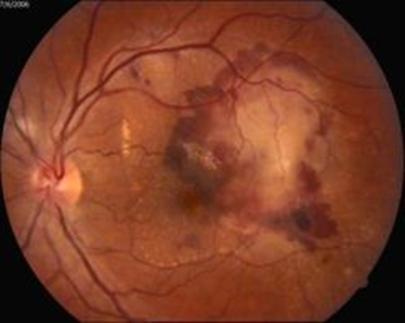
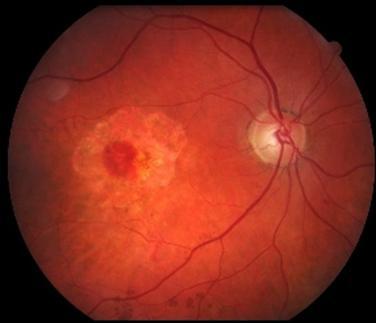
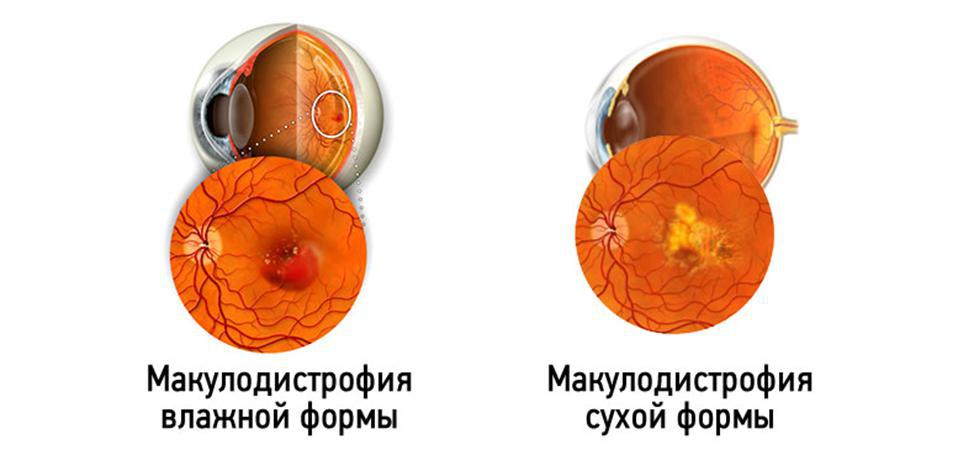
Причина заболевания не определена.
Факторы риска:
- Наследственность. При этом риск развития ВМД возрастает троекратно, если это заболевание встречается у близких родственников.
- Возраст. Старше 50 лет риск развития 2%, старше 70 лет-32%
- Пол (чаще женщины)
- Нарушения обмена (повышенный уровень холестерина в плазме крови)
- Атеросклероз сосудов
- Сердечно-сосудистые заболевания (повышенное артериальное давление, ишемическая болезнь сердца).
- Курение
- Сахарный диабет
- Белый цвет кожи
- Светлая радужка
- Повышенный/избыточный вес и недостаточная двигательная активность
- Избыточная инсоляция/работа с интенсивным источником света (особенно синяя часть спектра и ультрафиолет)
Как проявляется?
- Первая жалоба – не могу читать.
- Пятно в центре
- Искажения, искривления
- Предметы приобретают причудливую форму, вытягиваются.
- Нарушение контрастности, цветовосприятия
Как видит пациент с ВМД

При появлении подобных симптомов необходимо обратиться к офтальмологу.
Диагностика
Возможна самодиагностика при помощи сетки Амслера.
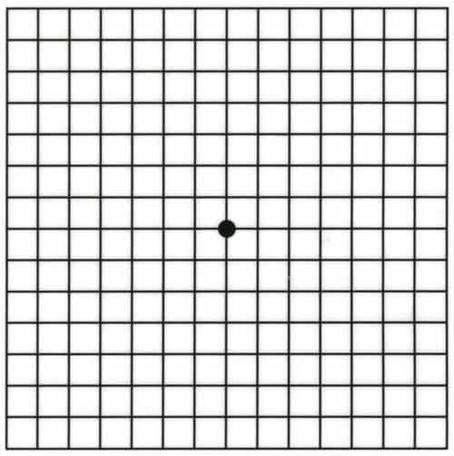
Норма
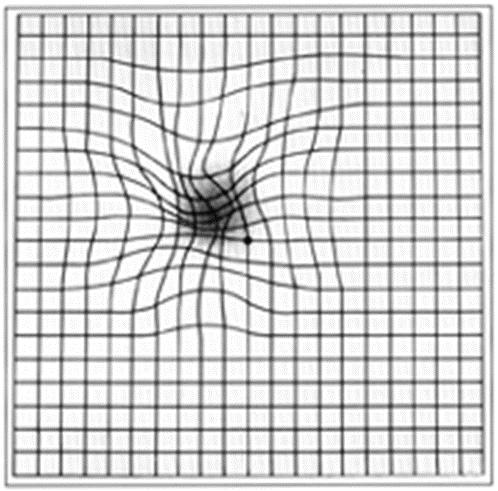
ВМД
Наиболее простой и быстрый способ проверки центрального поля зрения (время на его проведение – 10-15 секунд). Выполняйте его регулярно (даже ежедневно) для оценки зрения и возможного появления первых симптомов возрастной макулярной дегенерации.
- Наденьте очки или контактные линзы (если вы их обычно носите).
- Расположите сетку перед собой на расстоянии 20-30 см.
- Прикройте 1 глаз.
- Сосредоточив взгляд на центральной точке, оцените остальную часть сетки.
- Все ли линии сетки прямые и ровные?
- Все ли квадраты решетки одинакового размера?
- Нет ли зон, где рисунок искажается, затуманивается, обесцвечивается?
- Повторите тест для другого глаза.
Врач-офтальмолог использует следующие методы исследования:
- Определение остроты зрения с подбором максимальной коррекции.
- Тест Амслера
- Биомикроскопию (осмотр за щелевой лампой)
- Биомикроскопию сетчатки с использованием линзы 60Д или 90Д (бесконтактное исследование) или фундус-линзы (контактное исследование с использованием капель анестетика (тетракаин)), предворительно расширив зрачки кратковременно действующим мидриатиком – тропикамид 1%.
- Офтальмоскопия при помщи офтальмоскопа и линзы 13Д
- Оценка цветоощущения по таблице Рабкина.
Из лабораторных исследований понадобятся биохимический анализ крови, липидограмма, глюкоза крови. Так же необходимо знать уровень своего артериального давления.
Консультации других специалистов (терапевт/кардиолог, эндокринолог, невролог).
Помимо выше указанных методов исследования используются инструментальные, такие как:
- ОКТ макулярной зоны (оптическая когерентная томография). Имеет высокое разрешение и представляет собой «почти гистологический срез макулы»
- Фотографирование глазного дна на фундус-камере
- Флюоресцентная ангиография сетчатки (ФАГ). Очень важный мнтод диагностики влажной формы ВМД.
- Компьютерная статическая периметрия
- Микропериметрия
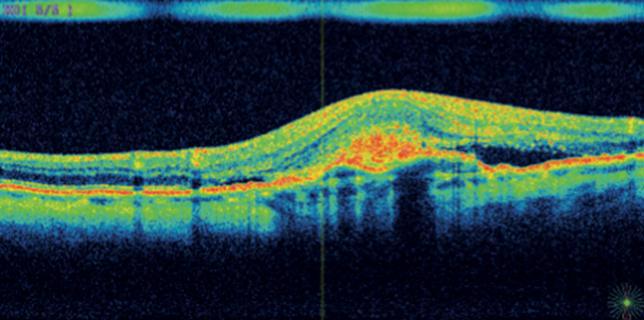
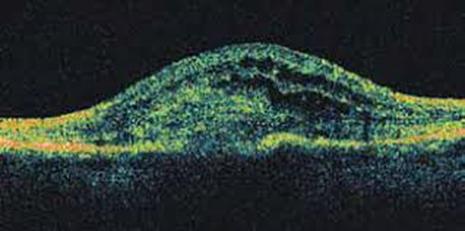
Пример ОКТ-изображений:
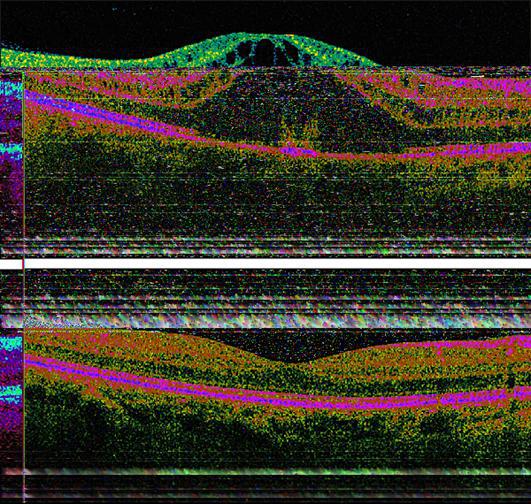
Нижнее изображение – норма. Верхнее изображение – влажная форма ВМД
Сухая форма ВМД
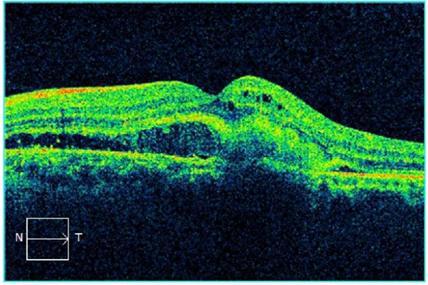
Влажная форма ВМД
Скрининг заболевания не проводится. Однако, пациенты старше 55 лет должны бать насторожены и 1 раз в год должны посещать офтальмолога для планового осмотра, а при наличии характерных жалоб раньше.
Лечение:
Цель лечения:
- Достижение стабилизации процесса, а не улучшение зрения.
- Предупреждение осложнений.
- Предупреждение выраженной потери зрения, приводящей к инвалидизации.
- Сохранение остроты зрения, при которой пациент может себя обслуживать (при далеко зашедшей патологии).
Лечение амбулаторное.
При сухой форме ВМД:
Здоровая диета, содержащая богатые витаминами С и Е, лютеином и зеаксантином свежие фрукты, тёмно-зелёные овощи и салат. Следующие овощи и фрукты являются ключевыми для здоровья глаз: морковь, тыква, цукини, кабачки, зеленая фасоль, томаты, листья салата, шпинат, брокколи, капуста, репа, дыня, киви, темный виноград, курага. По данным ряда исследований не реже 2-3 раз в неделю рекомендуется употреблять в пищу рыбу (лосось, тунец, макрель) и орехи, которые богаты омега-3 жирными кислотами и медью. Имеются данные, что диета с достаточным содержанием омега-3 жирных кислот, лютеина и зеаксантина способна снизить риск ВМД. Ограничение употребления жирной пищи.
Биологически активные добавки к пище, содержащие витамины С и Е, медь, цинк, каратиноиды, лютеин, и зеаксантин.
Бросить курить.
Контроль массы тела, артериального давления, глюкозы крови, холестерина.
Избегать избыточной инсоляции. Следует носить качественные солнцезащитные очки с надёжным УФ-светофильтром.
При выявлении сухой формы ВМД и стабильной ОКТ-картины наблюдение у офтальмолога.
При влажной форме ВМД:
Лечение более сложное и дорогостоящее.
Препараты:
Ингибиторы VEGF - ЛУЦЕНТИС (ранибизумаб) который снижает избыточную стимуляцию ангиогенеза (роста патологических сосудов) при возрастной макулярной дегенерации и нормализует толщину сетчатки. ЛУЦЕНТИС быстро и полностью проникает во все слои сетчатки, уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессирование образования и прорастания сосудов и новые кровоизлияния.
ЭЙЛЕА — препарат, содержащий активное вещество — афлиберцепт, молекулы которого действуют как «ловушка», сращиваясь с молекулами не только эндотелиального фактора роста сосудов (VEGF), а также плацентарного фактора роста (PIFG). ЭЙЛЕА характеризуется более продолжительным внутриглазным действием, что позволяет проводить инъекции реже.
Оба препараты вводятся интраветриально. Инъекции выполняются в операционной, госпитализация не требуется. Проводятся в 3 ГКБ, 10 ГКБ, МОДКБ.
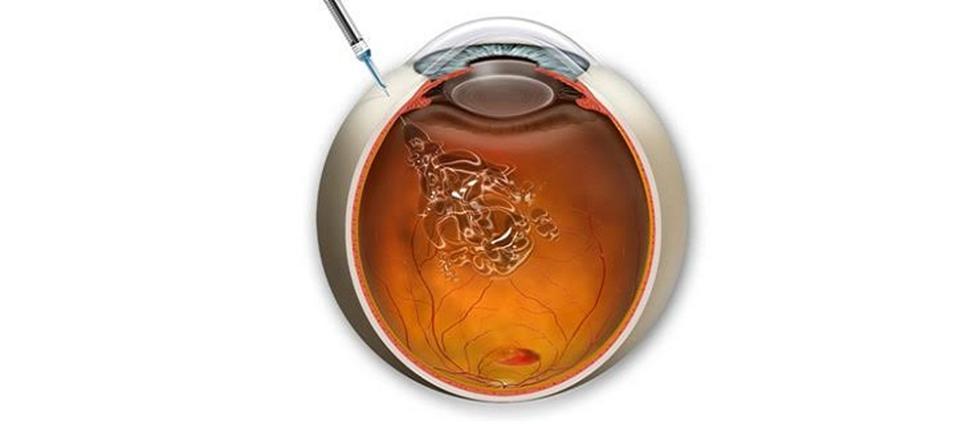
Сначала вводится последовательно 3 дозы с интервалом месяц, а дальше индивидуальный подход.
Также возможны лазерное лечение, фотодинамическая терапия и хирургическое лечение.
Врач-офтальмолог
отделения микрохирургии №2
Игумнова И.И.